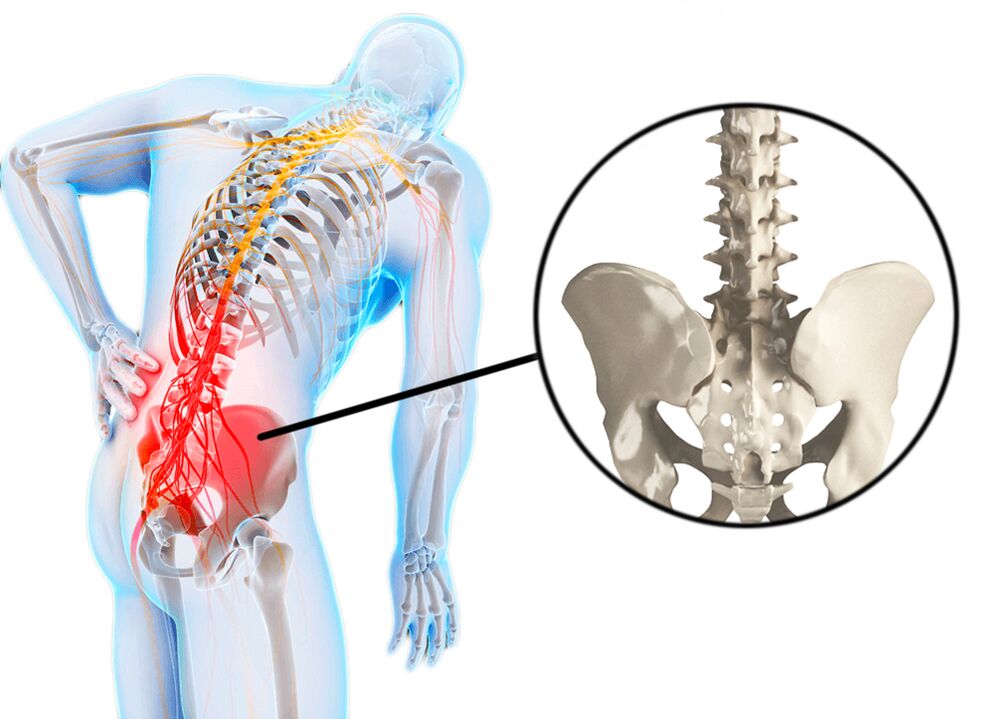
Біль у попереку нерідко називають такими термінами як люмбаго чи люмбалгія. Люмбаго або «прострілом» називають напад гострого болю в попереку, який, як правило, пов'язаний з переохолодженням і навантаженням. Люмбаго зустрічається у багатьох людей і часто є причиною тимчасової непрацездатності. Нерідко причиною люмбаго можуть бути спортивні травми або розтягування, але іноді фактор, що провокує появу болю, залишається невідомим. Для люмбаго характерний біль без іррадіації в ноги. Біль у попереку (люмбаго) може з'явитися гостро та поступово прогресувати протягом дня. Нерідко виникає скутість вранці і поступово скутість переходить у больовий синдром. Можливе також викривлення хребта (антальгічний сколіоз) внаслідок м'язового спазму. Біль сам може бути обумовлений м'язовим спазмом, який у свою чергу пов'язаний з іншими причинами. Це може бути надлишкове навантаження або розтягнення зв'язок, спортивні травми, грижа міжхребцевого диска, спондилоартроз (спондильоз), захворювання нирок (інфекції чи каміння нирок). Іноді пацієнт точно визначає причинно-наслідковий зв'язок появи недомагання з навантаженням, переохолодженням, але нерідко біль з'являється без явних причин. Іноді біль у попереку може з'явитися навіть після чхання, нахилі тулуба або при вдяганні взуття. Цьому можуть сприяти деформуючі захворювання хребта, такі як сколіоз.
На відміну від люмбаго терміном люмбалгія позначають біль не гострий, а підгострий або хронічний. Як правило, біль при люмбалгії поступово з'являється протягом декількох днів. Біль може виникати і в ранковий час і в міру рухової активності може зменшуватися. Для люмбалгії характерно посилення болю при тривалих статичних навантаженнях (сидіння, незручне положення тіла). Також для люмбалгії характерно, що біль зменшується у положенні лежачи у певній позі. Пацієнти при люмбалгії відчувають утруднення при виконанні звичайних дій, таких як вмивання або надягання взуття через спазму м'язів. Через недугу відбувається зменшення обсягу рухів тулуба (нахили вперед або меншою мірою нахили убік або розгинання). Пацієнту через больовий синдром доводиться часто змінювати положення, коли необхідно сидіти чи стояти. На відміну від люмбаго, м'язовий спазм менш виражений і, як правило, не охоплює всю поперек, і нерідко є ознаки превалювання спазму на одній стороні.
Причини болю в попереку
Біль у спині є симптомом. Найбільш частими причинами болю в попереку є захворювання (травми) м'язів, кісток, міжхребцевих дисків. Інодіболі в поперекуможуть бути обумовлені захворюваннями органів черевної порожнини, малого тазу та грудної клітки. Такі болі називаються відбитими. Захворювання черевної порожнини (наприклад, апендицит), аневризм аорти, захворювання нирок (сечокам'яна хвороба, ниркова інфекція, інфекції сечового міхура), інфекції органів малого тазу, яєчників – всі ці захворювання можуть виявлятисяболями в попереку. Навіть нормально протікаюча вагітність може призводити до появи болю в попереку у зв'язку з розтягненням зв'язок у ділянці таза, спазму м'язів внаслідок навантаження, подразнення нервів.
Найчастішебіль у поперекупов'язана з такими захворюваннями:
- Компресія нервового корінця, що викликає симптоми радикуліту та найчастіше зумовлено грижею диска. Як правило, при компресії нервового корінця біль має гострий характер, має іррадіацію та порушення чутливості в зоні іннервації нервового корінця. Грижа міжхребцевого диска виникає переважно у результаті дегенерації диска. Відбувається випирання драглистої частини диска з центральної порожнини і тиск на нервові коріння. Дегенеративні процеси в міжхребцевих дисках починаються у віці 30 років і більше. Але сама наявність грижі далеко не завжди призводить до дії на нервові структури.
- Спондильоз – дегенеративні зміни відбуваються у самих хребцях, виникають кісткові розростання (остеофіти), які можуть впливати на довколишні нерви, що призводить до появи болю.
- Стеноз спинномозкового каналу може виникати внаслідок дегенеративних змін у хребті (спондильоз та остеохондроз). Пацієнт з наявністю спинального стенозу в ділянці нирок може відчувати болі в попереку з іррадіацією в обидві ноги. Болі в попереку можуть з'явитися внаслідок стояння чи ходьби.
- Синдром кінського хвоста. Цей стан вимагає екстреної медичної допомоги. Виникає синдром кінського хвоста внаслідок компресії елементів кінського хвоста (термінальної частини спинного мозку). Пацієнт при синдромі кінського хвоста може відчувати біль та порушення функції кишечника та сечового міхура (нетримання та атонія сечового міхура). При цьому синдромі потрібна екстрена хірургічна операція.
- Больові синдроми, такі як міофасціальний больовий синдром або фіброміалгія. Міофасціальний больовий синдром характеризується болем і болючість у певних точках (тригерних точках), зниження обсягу руху м'язів у болючих областях. Больовий синдром зменшується при розслабленні м'язів, розташованих у больових зонах. При фіброміалгії болі та болючість поширені по всьому тілу. Для фіброміалгії не характерні ущільнення та біль у м'язах.
- Кісткові інфекції (остеомієліт) хребта дуже рідко спричиняють захворювання.
- Неінфекційні запальні захворювання хребта (анкілозуючий спондиліт) можуть викликати скутість та біль у хребті (у тому числі й самої попереку), які особливо посилюються вранці.
- Пухлини, найчастіше метастази раку можуть бути джерелом дискомфорту в попереку.
- Запалення нервів і відповідно болючі прояви (у грудній клітці або в ділянці попереку) можуть бути обумовлені ураженням самих нервів (наприклад, при оперізуючому лишаї)
- Враховуючи різноманітність причин таких симптомів, як гострий або підгострий біль попереку, дуже важливе повноцінне обстеження пацієнта та виконання всіх необхідних діагностичних процедур.
Симптоми
Біль у попереково-крижової області є основним симптомом люмбаго, люмбалгії, люмбоішалгії.
- Біль може іррадіювати вниз по передній, бічній або задній частині ноги (люмбоішалгія), або він може локалізуватися тільки в області попереку (люмбаго, люмбалгія).
- Відчуття, що болить поперек, може посилюватися після навантаження.
- Іноді біль може посилюватися вночі або при тривалому сидінні, наприклад під час тривалої поїздки на автомобілі.
- Можливо, наявність оніміння та слабкості в тій частині ноги, що знаходиться в зоні іннервації компримованого нерва.
Для своєчасної діагностики та лікування особливої уваги заслуговує низка критеріїв (симптомів):
- Наявність у недавньому минулому травм, таких як падіння з висоти, дорожньо-транспортна пригода чи подібні інциденти.
- Наявність незначних травм у пацієнтів віком від 50 років (наприклад, падіння з невеликої висоти внаслідок ковзання та приземлення на сідниці).
- Наявність в історії тривалого прийому стероїдів (наприклад, пацієнти з бронхіальною астмою або ревматологічними захворюваннями).
- Будь-який пацієнт із наявністю остеопорозу (в основному це жінки похилого віку).
- Будь-який пацієнт старше 70 років: у такому віці високий ризик захворюваності на рак, інфекцій та захворювань органів черевної порожнини, що може бути причиною болю в попереку.
- Наявність в анамнезі онкології
- Наявність інфекційних захворювань у недавньому минулому
- Температура над 100F (37. 7 С)
- Вживання наркотиків: вживання наркотиків збільшує ризик інфекційних захворювань.
- Болі в попереку посилюються у спокої: як правило, такий характер болю пов'язаний з онкологією або інфекціями, також такі болі можуть бути при анкілозуючому спондиліті (хвороби Бехтерєва).
- Значна втрата ваги (без явних причин).
- Наявність будь-якого гострого порушення функції нерва є сигналом термінового звернення до лікаря. Наприклад, це порушення ходьби, порушення функції стопи, як правило, є симптомами гострого пошкодження нерва або компресії. За певних обставин така симптоматика може вимагати екстреної нейрохірургічної операції.
- Порушення функції кишечника чи сечового міхура (як нетримання, і затримка сечі) може бути ознакою невідкладних станів, потребують екстреної допомоги.
- Відсутність ефекту від рекомендованого лікування або посилення болю також може вимагати звернення за медичною допомогою.
Наявність будь-якого з вищезгаданих факторів (симптомів) є сигналом для звернення за медичною допомогою протягом 24 годин.
Діагностика
Історія хвороби має велике значення для постановки точного діагнозу, оскільки причиною болю в попереку можуть бути різні стани. Має значення час появи болю, зв'язок з фізичними навантаженнями, наявність інших симптомів, таких як кашель, підвищення температури порушення функції сечового міхура або кишечника, наявність судом і т. д. Проводиться фізикальне обстеження: виявлення больових точок, наявність м'язового спазму, вивчення неврологічного статусу. Якщо є підозри на захворювання органів черевної порожнини або органів малого тазу, проводиться обстеження (УЗД органів черевної порожнини, УЗД органів малого та тазу, аналізи крові сечі).
Якщо соматичний генез болів у попереку виключено, тоді можуть бути призначені такі інструментальні методи дослідження, як рентгенографія, КТ чи МРТ.
Рентгенографія є початковим методом обстеження та дозволяє визначити наявність змін у кісткових тканинах та непрямі ознаки змін у міжхребцевих дисках.
КТ дозволяє візуалізувати наявність різних змін, як у кістковій тканині, так і в м'якому камінні (особливо з контрастуванням).
МРТ є найбільш інформативним методом дослідження, що дозволяє діагностувати морфологічні зміни в різних тканинах.
Денситометрія необхідна у тих випадках, коли є підозри на остеопороз (як правило, у жінок старше 50 років)
ЕМГ (ЕНМГ) застосовується визначення порушення провідності по нервових волокнах.
Лабораторні дослідження призначаються (аналізи крові, сечі, біохімія крові) переважно виключення запальних процесів у організмі.
Лікування болю
Після встановлення діагнозу та підтвердження вертебрального генезу при люмбаго та люмбалгії призначається певне лікування болю в попереку.
При гострому болю потрібний спокій протягом 1-2 днів. Постільний режим дозволяє зменшити навантаження на м'язи та знизити м'язовий спазм. Найчастіше, коли больовий синдром обумовлений м'язовим спазмом, больовий синдром зменшується протягом днів без застосування ліків, лише з допомогою спокою.
Медикаментозне лікування. При больовому синдромі застосовуються препарати групи НПЗЗ. Інгібітори ЦОГ-2 мають менше побічних дій, але тривалий прийом цих препаратів має також певні ризики. Враховуючи наявність у всіх препаратів цієї групи маси побічних ефектів, прийом препаратів цієї групи має бути нетривалим та під обов'язковим контролем лікаря.
Для зняття спазму можуть застосовуватися міорелаксанти. Але застосування цих препаратів ефективне лише за наявності спазму.
Стероїди можуть застосовуватися для лікування больового синдрому, особливо коли є ознаки запалення сідничного нерва. Але у зв'язку з наявністю виражених побічних дій застосування стероїдів має бути вибірковим та нетривалим за часом.
Мануальна терапія. Цей метод може бути дуже ефективним за наявності м'язових блоків або підвивихів фасеткових суглобів. Мобілізація рухових сегментів дозволяє зменшити як м'язовий спазм, і біль у попереку.
Фізіотерапія. Існує багато сучасних фізіотерапевтичних процедур, які дозволяють як зменшити больовий синдром, так і зменшити запальні явища, покращити мікроциркуляцію (наприклад, електрофорез, кріотерапія, лазеротерапія тощо).
ЛФК. При гострих болях у попереку вправи робити не рекомендуються. Підключення ЛФК можливе після зменшення больового синдрому. За наявності хронічного болю фізичні вправи можуть бути дуже ефективними так, як дозволяють зміцнити корсет і поліпшити біомеханіку хребта. Вправи необхідно підбирати лише з лікарем ЛФК, оскільки нерідко самостійні заняття можуть призвести до посилення болючих проявів. Систематичні заняття ЛФК, особливо при наявності дегенеративних змін у хребті (остеохондроз, спондильоз), дозволяють зберегти функціональність хребта та значно зменшити ризик больових синдромів.

















































